高齢者施設診療の算定における診療報酬改定のポイント

高齢者施設診療の算定における診療報酬改定のポイント
2024年診療報酬改定において、高齢者施設などの単一建物の在宅時医学総合管理料及び施設入居時等医学総合管理料は人数区分が厳格化され、医学総合管理料が引き下げられたことで、施設診療の多いクリニックの収入減が大きな影響として挙げられています。
そこで対策として効果が期待できるのが医療情報連携加算などの新設された加算ポイントです。
本記事では、高齢者施設への訪問診療における改定ポイントを解説します。
新設された診療報酬改定情報を把握し、施設の経営安定化に向けて取り組んでいきましょう。
患者の状態に応じた訪問診療・往診の見直し
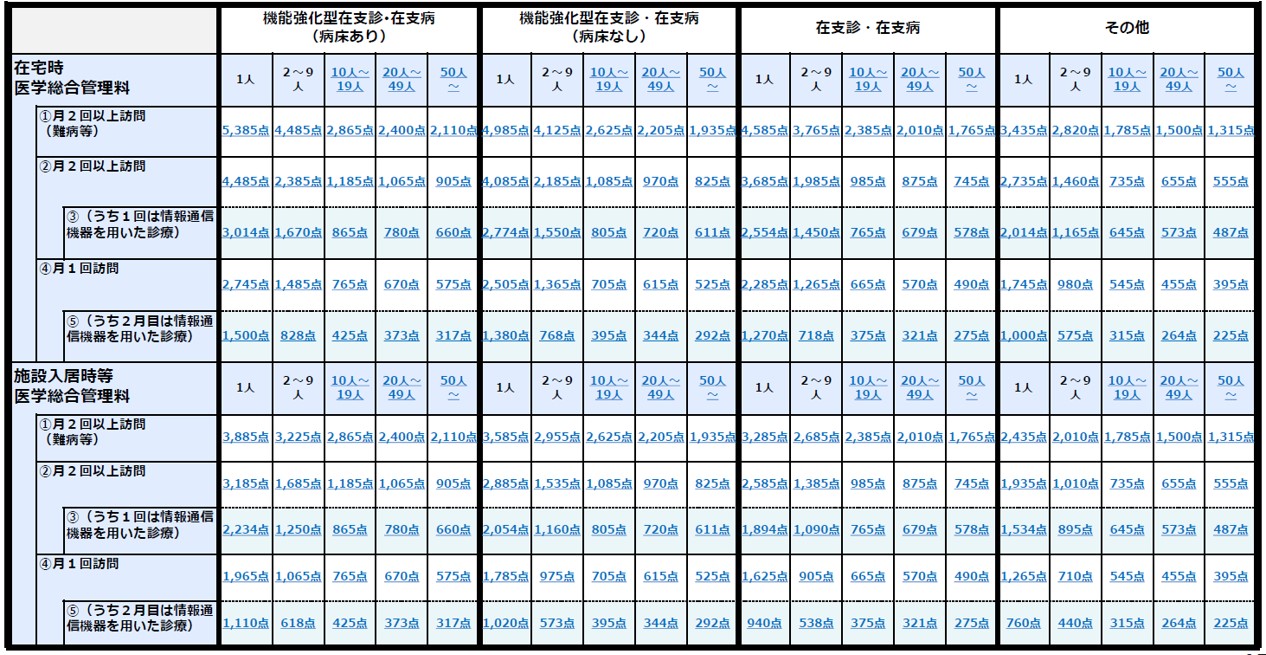
在宅時医学総合管理料・施設入居時等医学総合管理料の見直し
在宅時医学総合管理料及び施設入居時等医学総合管理料の算定における単一建物診療患者の数が10人以上19人以下、20人以上49人以下及び50人以上の場合の評価を新設され、人数区分が厳格化されたことにより、施設診療の多いクリニックの収入面で大きな影響を受けることになりました。
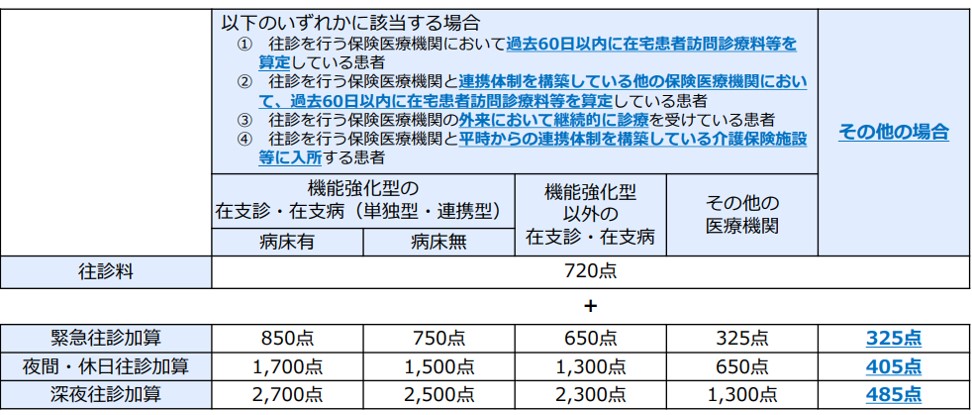
往診料の見直し
患者さんの状態に応じた適切な往診の実施を推進する観点から、緊急の往診に係る評価を見直すことになりました。
背景として訪問診療をほとんど行っていない医療機関が往診料を多く算定しているケースがあり、夜間・休日・深夜加算の算定が多くなっていることが報告されていました。そこで往診を行う医療機関において訪問診療を行っている患者等以外の患者に対する緊急の往診料の見直しが行われました。
高齢者施設への訪問診療における新設された加算ポイント
高齢者施設への訪問診療における改定ポイントとして、以下が新設されています。
- (新)介護保険施設等連携往診加算 200点
- (新)往診時医療情報連携加算 200点
- (新)在宅医療情報連携加算 (在宅がん医療総合診療料) 100点
- (新)在宅がん患者緊急時医療情報連携指導料 200点
新設され診療報酬情報を把握し、各医療機関との連携体制を構築していきましょう。
介護保険施設等連携往診加算の新設
介護施設における高齢者の急変時に対応する体制を強化するため、以下の点数が新設されました。
(新)介護保険施設等連携往診加算 200点
高齢者が可能な限り施設内での生活を持続できるようにするため、介護保険施設などの協力医療機関に属する医師が往診を実施した場合、評価されます。
前提として、24時間連絡を受ける担当者を指定し、担当者の連絡先を介護保険施設などに提供していることなどが条件です。
| 対象患者 | 往診を実施する医師が属する保険医療機関と連携体制がある介護保険施設などに入所している者 |
| 算定要件 | 保険医療機関が以下の協力医療機関であり、介護保険施設などに入所している患者の急変などに伴い往診を実施した場合に算定される
|
| おもな施設基準 | ①介護保険施設などにおいて、協力医療機関として定められている保険医療機関であり、当該介護保険施設などから24時間連絡を受ける担当者を指定し、連絡先を施設に提供していること ②当該介護保険施設などと連携体制が確保されていること ③②に規定する連携体制が確保されていることを当該保険医療機関の見やすい場所やホームページに掲示していること |
往診時医療情報連携加算の新設
地域の診療所と連携する在支診(在宅療養支援診療所)・在支病(在宅療養支援病院)の往診を評価するため、以下の点数が新設されました。
(新)往診時医療情報連携加算 200点
新設の背景としては、地域における在宅医療の24時間の医療提供体制に関して、連携する側の医療機関に報酬上のメリットがなかったことが関係しています。
| 対象患者 | 在支診及び在支病以外の保険医療機関において、訪問診療を受けている者 |
| 算定要件 | 在支診または在支病が、当該保険医療機関と連携する他の保険医療機関(在支診または在支病以外の保険医療機関に限定)によって計画的な医学管理のもと主治医として定期的に訪問診療を実施している患者に対して、往診をおこなった場合に算定される |
在宅医療情報連携加算(在医総管・施設総管・在宅がん医療総合診療料) の新設
在宅療養患者のICTを用いた医療情報連携を促進する目的で、以下の点数が新設されました。
(新)在宅医療情報連携加算 (在医総管・施設総管・在宅がん医療総合診療料) 100点
計画的に医学管理をおこない、在宅患者について医療・ケアに携わる関係職種がICTを通じて診療情報などを活用した場合に算定されます。
| 算定要件 | 訪問診療を実施している保険医療機関の保険医が、在宅での療養をおこなっている患者であって通院が困難なものの同意を得て、当該保険医療機関と連携する他の保険医療機関の保険医、歯科訪問診療を実施している保険医療機関の保険医である歯科医師等、訪問薬剤管理指導を実施している保険薬局の保険薬剤師、訪問看護ステーションの保健師、助産師、看護師、理学療法士、作業療法士もしくは言語聴覚士、管理栄養士、介護支援専門員または相談支援専門員などであって当該患者に関わる者がICTを用いて記録した当該患者に係る診療情報などを活用した上で計画的な医学管理をおこなった場合に算定される |
| おもな施設基準 | ①患者の診療情報等について、連携する関係機関とICTを用いて共有し、常に確認できる体制を有しており、共有できる体制にある連携する関係機関(特別の関係にあるものを除く。)の数が、5以上であること。 ②地域において、連携する関係機関以外の保険医療機関等が、当該ICTを用いた情報を共有する連携体制への参加を希望した場合には連携体制を構築すること。ただし、診療情報等の共有について同意していない患者の情報については、この限りでない。 ③厚生労働省の定める「医療情報システムの安全管理に関するガイドライン」に対応していること。 ④①に規定する連携体制を構築していること及び実際に患者の情報を共有している実績のある連携機関の名称等について、当該保険医療機関の見やすい場所に掲示及び原則としてウェブサイトに掲載していること。 |
在宅がん患者緊急時医療情報連携指導料の新設
在宅で療養をおこなっている末期の悪性腫瘍の患者の病状の急変時に、ICTの活用によって、医療従事者などの間で共有されている人生の最終段階における医療・ケアに関する情報を踏まえ医師が療養上必要な指導をおこなった場合を評価するために以下の点数が新設されました。
(新)在宅がん患者緊急時医療情報連携指導料 200点
| 算定要件 | 在宅医療情報連携加算を算定している患者であり、在宅での療養をおこなっている末期の悪性腫瘍の患者 |
| おもな施設要件 | ①訪問診療を実施している保険医療機関の保険医が、在宅での療養をおこなっている患者であって通院が困難な者の同意を得て、末期の悪性腫瘍の患者の病状の急変などに伴い、当該保険医療機関と連携する他の保険医療機関の保険医、歯科訪問診療を実施している保険医療機関の保険医である歯科医師、訪問薬剤管理指導を実施している保険薬局の保険薬剤師、訪問看護ステーションの保健師、助産師、看護師、理学療法士、作業療法士もしくは言語聴覚士、管理栄養士、介護支援専門員または相談支援専門員等が ICT を用いて記録した当該患者に係る人生の最終段階における医療・ケアに関する情報を取得した上で療養上必要な指導をおこなった場合に算定する ②他の保険医療機関等の関係職種が ICT を用いて記録した患者に係る診療情報などを活用した上で、医師が計画的な医学管理をおこなっている患者に対し、共有されている当該患者の人生の最終段階における医療・ケアに関する情報を取得した上で療養上必要な指導をおこなった場合に、当該指導を行った日に限り算定できる |
まとめ
高齢者施設への訪問診療における改定ポイントは以下のとおりです。
- 在宅時医学総合管理料・施設入居時等医学総合管理料の見直し
- 訪問診療を行っている患者以外の患者への往診料の見直し
- (新)介護保険施設等連携往診加算 200点
- (新)往診時医療情報連携加算 200点
- (新)在宅医療情報連携加算(在医総管・施設総管・在宅がん医療総合診療料) 100点
- (新)在宅がん患者緊急時医療情報連携指導料 200点
在宅患者に関わる医療・ケア関係職種は、ICTを活用しながら、各医療機関との結びつきを強化していきましょう。
また、高齢者施設等への訪問診療を行っている訪問診療クリニックでは新設された加算取得を目指し、経営の安定化を図っていきましょう。
在宅医療レセプト代行なら「レセサポ」がおすすめ
患者さんにより良い医療を提供するためにも、在宅レセプトに詳しい医療事務の採用は欠かせません。
とはいえ、在宅レセプトは、外来レセプトと比較して難易度が高いため、就業のハードルも高くなりがちです。なかなか在宅医療の経験が豊富な医療事務が見つからない場合も多いでしょう。
そんなときは、レセプト代行サービスを活用するという方法があります。特に、訪問診療クリニックであれば在宅医療に特化したレセプト代行サービス「レセサポ」がおすすめです。
在宅医事業務に長年従事した経験豊富なスタッフが、高品質な業務を提供し、スタッフの採用・育成・マネジメントにかかるコストを削減いたします。
>>くわしいサービス内容はこちら